Ung thư đại trực tràng là một trong những bệnh ung thư phổ biến thường gặp về đường tiêu hóa. Bệnh có khả năng di căn cao và ảnh hưởng trực tiếp đến tính mạng của người bệnh khi không được phát hiện ung thư và điều trị kịp thời. Vậy đâu là nguyên nhân, triệu chứng, cách để điều trị ung thư trực tràng?
Nội dung trong bài viết
Trực tràng là gì?
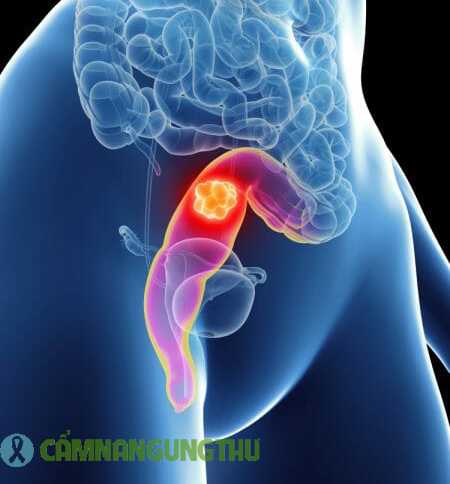
Trực tràng nằm ở cuối ruột kết và có chiều dài khoảng 5 inch. Trực tràng bình thường trống rỗng, ngoại trừ khi phân đi từ đại tràng trên vào trực tràng ngay trước khi đi tiêu. Khi đó, phân đã sẵn sàng để đào thải ra ngoài qua ống hậu môn. Ống hậu môn có hai “van” cơ, được gọi là cơ thắt trong và ngoài. Phân đi qua những cơ vòng này. Cơ vòng cho phép chúng ta giữ phân cho đến khi chúng ta sẵn sàng đi tiêu. Lúc này, cơ vòng giãn ra, thải phân ra ngoài. .
Ung thư trực tràng là gì?
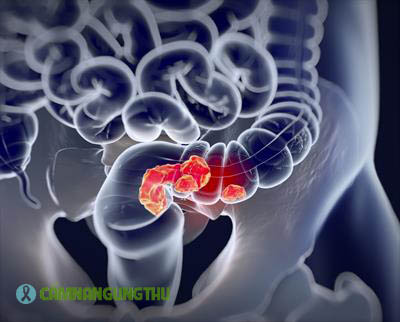
Ung thư trực tràng là mô ác tính (ung thư) phát triển trong thành của trực tràng. Các khối u thường bắt đầu khi các mô bình thường trong thành trực tràng hình thành một polyp tuyến hay còn gọi là tiền ung thư, phát triển trên niêm mạc thành trực tràng. Khi polyp này phát triển lớn hơn, khối u được hình thành. Quá trình này kéo dài nhiều năm, có thể phát hiện sớm bằng các xét nghiệm sàng lọc.
Ung thư đại tràng có thể gặp ở mọi lứa tuổi, nhưng đối tượng hay mắc bệnh nhất đều trên tuổi 50. Tuy nhiên, hiện nay những người trẻ tuổi được chẩn đoán mắc ung thư đại tràng đang ngày một tăng lên do lối sống, thói quen sinh hoạt thiếu khoa học,…
Các loại ung thư trực tràng
Ung thư đại tràng có thể bắt đầu ở đại tràng hoặc trực tràng. Ung thư bắt đầu từ ruột kết được gọi là ung thư ruột kết. Ung thư bắt đầu ở trực tràng được gọi là ung thư trực tràng. Tổn thương đại tràng phải thường biểu hiện bằng chảy máu và thiếu máu ; tổn thương đại tràng trái thường biểu hiện với các triệu chứng tắc nghẽn (ví dụ, đau bụng quặn).
Hầu hết các bệnh ung thư ruột kết và trực tràng được gọi là ung thư biểu mô tuyến, là ung thư của các tế bào lót mô bên trong của ruột kết và trực tràng. Phần này đặc biệt đề cập đến ung thư biểu mô tuyến. Các loại ung thư khác ít xảy ra hơn nhưng có thể bắt đầu ở ruột kết hoặc trực tràng bao gồm khối u nội tiết thần kinh của đường tiêu hóa, khối u mô đệm đường tiêu hóa (GIST) , ung thư biểu mô tế bào nhỏ và ung thư hạch .
Nguyên nhân ung thư trực tràng
Ung thư đại tràng thường phát triển trong vài năm, đầu tiên phát triển dưới dạng tiền ung thư được gọi là polyp. Một số polyp có khả năng biến chứng gây ung thư, phát triển và xuyên thủng thành trực tràng. Nguyên nhân thực sự của ung thư đại trực tràng là không rõ ràng.
Độ tuổi chẩn đoán trung bình là 66 tuổi, và nguy cơ gia tăng theo tuổi. Những người có tiền sử cá nhân hoặc gia đình mắc bệnh ung thư hoặc polyp đại trực tràng, hội chứng ung thư đại trực tràng di truyền (tức là bệnh đa u dị dạng gia đình (FAP) và bệnh ung thư đại trực tràng không do di truyền ( HNPCC)), và những bệnh nhân bị viêm loét đại tràng hoặc bệnh Crohn có nguy cơ mắc bệnh cao hơn. Những bệnh nhân này có thể yêu cầu sàng lọc ở độ tuổi sớm hơn. Một người có người thân (cha mẹ, anh chị em hoặc con cái) bị ung thư ruột kết có nguy cơ phát triển ung thư cao gấp 2 đến 3 lần so với người không có người thân bị bệnh. Tuy nhiên, điều này KHÔNG có nghĩa là những người không có tiền sử gia đình không có nguy cơ mắc bệnh. Khoảng 80% các trường hợp ung thư đại trực tràng mới được chẩn đoán ở những người không được xác định là “nguy cơ cao”.
Các nghiên cứu cho thấy rằng một số yếu tố lối sống nhất định có thể khiến một người có nguy cơ mắc bệnh cao hơn. Các yếu tố nguy cơ gây ung thư đại tràng:
- Tuổi tác: người trên 50 tuổi có nguy cơ ung thư đại trực tràng cao hơn người trẻ.
- Những người hút thuốc
- Mắc bệnh ung thư đại trực tràng, polyp trực tràng hoặc viêm ruột.
- Trong gia đình có người thân mắc bệnh ung thư đại trực tràng.
- Chế độ ăn uống thiếu khoa học: Ăn nhiều chất béo hoặc thức ăn chủ yếu từ nguồn động vật
- Sinh hoạt không lành mạnh (thức khuya, hút thuốc, uống nhiều rượu bia,…)
- Bị bệnh tiểu đường type 2.
- Thừa cân, béo phì.
- Tiền sử cá nhân hoặc gia đình bị polyp hoặc bị ung thư đại trực tràng
Tiền sử gia đình là một yếu tố quyết định nguy cơ gây ung thư. Nếu gia đình có người mắc bệnh ung thư đại trực tràng có người thân cấp một (cha mẹ hoặc anh chị em ruột), thì nội soi đại tràng và trực tràng nên bắt đầu 10 năm trước tuổi chẩn đoán của người thân hoặc 50 tuổi, tùy điều kiện nào đến trước. Một yếu tố nguy cơ thường bị lãng quên, nhưng có lẽ là quan trọng nhất, là thiếu tầm soát ung thư đại trực tràng. Tầm soát định kỳ là cách tốt nhất để ngăn ngừa, sàng lọc ung thư đại trực tràng. Di truyền có thể đóng một vai trò như hội chứng Lynch, một rối loạn di truyền còn được gọi là ung thư đại trực tràng không nhiễm trùng di truyền, làm tăng nguy cơ mắc nhiều bệnh ung thư, bao gồm cả trực tràng. Mặc dù vi rút u nhú ở người ( HPV) Nhiễm trùng có liên quan nhiều hơn đến ung thư hậu môn và ung thư tế bào vảy xung quanh, một số nghiên cứu cho thấy chúng cũng có thể liên quan đến ung thư. Vì một số bệnh ung thư có thể liên quan đến nhiễm trùng HPV , có thể việc tiêm phòng HPV có thể làm giảm nguy cơ mắc một số bệnh ung thư đại tràng.
Dấu hiệu, triệu chứng ung thư trực tràng
Bệnh nhân ung thư đại tràng thường khó có thể phát hiện ở giai đoạn sớm. Các dấu hiệu xuất hiện rất mờ nhạt và khó có thể phát hiện. Nhiều người thường chủ quan mà bỏ qua các biểu hiện sớm của bệnh do nhầm lẫn với các bệnh lý về đường tiêu hóa khác. Do đó, phần lớn bệnh nhân thường được chẩn đoán K khi bệnh ở giai đoạn muộn, khi các dấu hiệu trở nên trầm trọng hơn gây khó khăn cho việc điều trị.
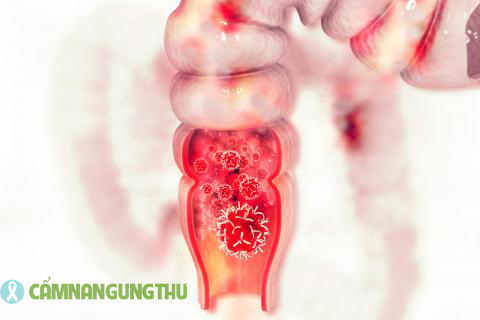
Các triệu chứng phổ biến bao gồm: máu trong phân, táo bón không rõ nguyên nhân xen kẽ với tiêu chảy, thay đổi đường kính của phân (bệnh nhân có thể nhận thấy “phân mỏng như bút chì”) và mót rặn, là cảm giác cần đi tiêu khi bạn không thể làm trống trực tràng. Nếu khối u trở nên phát triển hơn, chúng có thể xâm lấn vào các mô lân cận và gây ra tình trạng không kiểm soát được bàng quang (không có khả năng giữ nước tiểu của bạn) hoặc đau do áp lực ở mông hoặc đáy chậu.
Ung thư đại tràng có thể gây ra nhiều triệu chứng và dấu hiệu khiến người bệnh phải đi khám. Tuy nhiên, ung thư cũng có thể xuất hiện mà không có triệu chứng nào, cho thấy tầm quan trọng của việc kiểm tra sức khỏe định kỳ.
Dưới đây là các biểu hiện triệu chứng ung thư trực tràng mà bạn có thể nhận thấy được. Nếu các dấu hiệu này kéo dài hơn 2 tuần không giảm, hãy đến bệnh viện ngay để được thăm khám, xét nghiệm và điều trị kịp thời:
- Thay đổi thói quen đại tiện: tần suất tăng, táo bón hoặc tiêu chảy thường xuyên.
- Phân có lẫn máu hoặc có màu sắc sẫm hơn.
- Phân có kích thước nhỏ, hẹp và dài.
- Cảm thấy ruột không được làm rỗng hoàn toàn sau khi đi vệ sinh.
- Đau bụng kéo dài.
- Cơ thể suy nhược, mệt mỏi dù nghỉ ngơi đủ.
- Cân nặng giảm nhanh trong thời gian ngắn mà không rõ nguyên nhân.
- Chảy máu (triệu chứng phổ biến nhất; hiện diện ở khoảng 80% bệnh nhân ung thư)
- Thấy máu trong phân là dấu hiệu cần đi khám ngay.
- Thay đổi thói quen đi tiêu (nhiều khí hơn hoặc quá nhiều khí, phân nhỏ hơn, tiêu chảy )
- Chảy máu trực tràng kéo dài (có thể với số lượng ít mà không thấy trong phân) có thể dẫn đến thiếu máu, gây mệt mỏi , khó thở, choáng váng hoặc tim đập nhanh.
- Tắc ruột
- Một khối ở trực tràng có thể phát triển lớn đến mức ngăn cản sự đi lại bình thường của phân. Sự tắc nghẽn này có thể dẫn đến cảm giác táo bón nghiêm trọng hoặc đau khi đi tiêu. Ngoài ra, có thể bị đau bụng , khó chịu hoặc chuột rút do tắc nghẽn.
- Kích thước phân có thể hẹp lại để có thể đi qua khối trực tràng. Do đó, phân mỏng hoặc hẹp như bút chì có thể là một trong những dấu hiệu khác của sự tắc nghẽn do ung thư.
- Một người bị ung thư có thể có cảm giác rằng phân không thể được tống ra ngoài hoàn toàn sau khi đi tiêu.
- Giảm cân : Ung thư có thể làm giảm cân. Giảm cân không giải thích được (trong trường hợp không ăn kiêng hoặc một chương trình tập thể dục mới ) cần được đánh giá y tế.
Lưu ý rằng đôi khi bệnh trĩ (sưng tĩnh mạch ở vùng hậu môn) có thể giống với cảm giác đau đớn, khó chịu và chảy máu khi gặp bệnh ung thư hậu môn – trực tràng. Những người có các triệu chứng trên nên đi khám sức khỏe vùng hậu môn – trực tràng để được chẩn đoán chính xác.
Các giai đoạn ung thư đại trực tràng?
Sau khi bệnh nhân được chẩn đoán mắc ung thư, bác sĩ sẽ tiến hành xét nghiệm kiểm tra xem bệnh đã di căn hay chưa và đã lan đến đâu? Quá trình này là giai đoạn bệnh. Giai đoạn ung thư mô tả số lượng tế bào ung thư trong cơ thể và cho biết tế bào này đã đi đến đâu. Ung thư giai đoạn sớm nhất là giai đoạn đầu, sau đó trải dài đến các giai đoạn 1 (I), 2 (II), 3 (III), 4 (IV) theo thứ tự tăng dần.
Dưới đây là các giai đoạn K trực tràng:
Ung thư giai đoạn đầu
Giai đoạn này còn được gọi là giai đoạn 0, ung thư biểu mô tại chỗ khi các tế bào vẫn đang nằm ở lớp trong cùng của thành trực tràng – nơi chứa tế bào bất thường.
Ung thư giai đoạn 1
Ở giai đoạn này, tế bào ung thư đã lan ra ngoài lớp trong cùng nhưng vẫn chưa có dấu hiệu di căn.
Ung thư giai đoạn 2
Giai đoạn này, biểu hiện của bệnh đã xuất hiện rõ ràng hơn trước. Người bệnh sẽ cảm thấy mệt mỏi, chán ăn, sút cân nhẹ. K trực tràng gđ 2 được chia làm các giai đoạn nhỏ như sau:
- Giai đoạn 2A: tế bào đã xâm lấn hoặc đi xuyên qua lớp cơ bên ngoài thành ruột, trực tràng mà không di căn đến các hạch bạch huyết.
- Giai đoạn 2B: tế bào đã lan đến niêm mạc bụng.
- Giai đoạn ung thư 2C: tế bào đi dần vào các mô lân cận.
Ung thư giai đoạn 3
Dựa trên số lượng hạch bạch huyết bị ảnh hưởng mà K đại tràng giai đoạn này được chia làm các giai đoạn nhỏ hơn như sau:
- Giai đoạn 3A: ở thời kỳ này, khối u ung thư vẫn còn nằm trong phạm vi ở trong hoặc giữa thành ruột, trực tràng. Các tế bào có thể lây lan và ảnh hưởng đến 3 hoặc 6 hạch.
- Giai đoạn 3B: lúc này, tế bào thâm nhập vào thành trực tràng và tác động đến khoảng 7 hạch.
- Giai đoạn 3C K : tế bào di căn đến lớp cơ và các cơ quan khác gần trực tràng, ảnh hưởng hơn 7 hạch.
Ung thư giai đoạn cuối
Đây còn được gọi là giai đoạn 4 hay giai đoạn K trực tràng di căn. Vào thời kỳ này, tế bào di căn đến các hạch bạch huyết và cơ quan xa. Lúc này, các triệu chứng bệnh xuất hiện rất rõ rệt với mức độ trầm trọng hơn so với các thời kỳ trước.
K trực tràng giai đoạn cuối được chia làm 2 nhóm dựa theo mức độ di căn:
- K trực tràng chỉ di căn đến 1 cơ quan: nếu các tế bào bất thường này chỉ lan đến 1 cơ quan duy nhất thì việc điều trị sẽ trở nên dễ dàng hơn và tiên lượng sống của bệnh nhân cũng cao hơn.
- Bệnh nhân ung thư đại trực tràng có thể di căn nhiều hơn 1 cơ quan hoặc di căn rộng: lúc này các phương pháp chữa trị trong kế hoạch điều trị của bác sĩ chỉ giúp giảm nhẹ các triệu chứng, kéo dài thời gian sống cho bệnh nhân chứ không thể chữa khỏi hoàn toàn. Lúc này, tiên lượng sống của bệnh nhân khá thấp.
Điều trị ung thư đại trực tràng
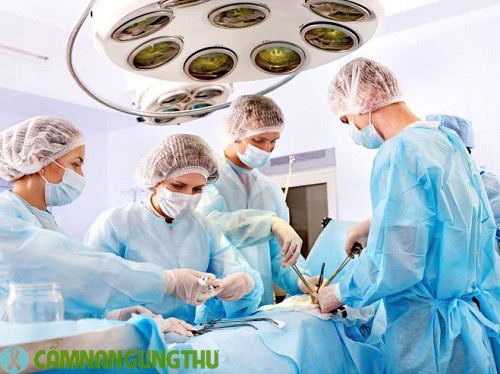
Một phác đồ điều trị ung thư đại tràng là sự kết hợp của nhiều phương pháp khác nhau. Chẳng hạn như phẫu thuật loại bỏ tế bào ung thư, các liệu pháp hóa trị hoặc xạ trị dùng trước hoặc sau phẫu thuật để làm nhỏ và tiêu diệt khối u còn sót lại và ngăn chặn sự quay trở lại của chúng.
Trước đây, đa số bệnh nhân yêu cầu cắt đại tràng sau khi phẫu thuật và có những tác dụng phụ đáng kể (như tiểu tiện không tự chủ và liệt dương) do tổn thương dây thần kinh thường xảy ra trong quá trình phẫu thuật. Việc sử dụng hóa xạ trị trước khi phẫu thuật (kết hợp hóa trị và xạ trị) và các kỹ thuật phẫu thuật được cải thiện đã dẫn đến ít tác dụng phụ hơn và ít bệnh nhân cần phẫu thuật cắt bỏ ruột già hơn. Ngoài ra, hóa trị và xạ trị trước phẫu thuật (được gọi là liệu pháp bổ trợ tân sinh) có thể cải thiện tỷ lệ thành công trong việc loại bỏ hoàn toàn khối u.
Dưới đây là các phương pháp điều trị bệnh ung thư trực tràng:
Phẫu thuật
Phẫu thuật là phương pháp điều trị phổ biến nhất đối với bệnh ung thư. Nếu khối u nhỏ, nó có thể được loại bỏ bằng một thủ thuật gọi là cắt bỏ cục bộ. Bệnh nhân mắc bệnh ở giai đoạn 0 và I thường chỉ được điều trị bằng phẫu thuật.
Một khối u lớn hơn yêu cầu phải cắt bỏ (loại bỏ khối u và một số mô khỏe mạnh xung quanh nó) và nối liền mạch (hai đầu không có khối u của ruột được nối lại). Nếu các đầu ruột không thể nối lại được, phẫu thuật cắt bỏ ruột kết sẽ được thực hiện.
Phương pháp phổ biến nhất là cắt bỏ toàn bộ mạc treo hoặc TME. Phương pháp này loại bỏ trực tràng và mạc treo, một vùng mô mỡ bên dưới trực tràng có chứa các hạch bạch huyết. TME, cùng với chiếu xạ bổ trợ tân dược, đã làm giảm các đợt tái phát ở vùng trực tràng.
Các bác sĩ thường thực hiện cắt bỏ qua ổ bụng (được gọi là cắt bỏ tầng sinh môn hoặc APR). Ngày nay, TME thường được thực hiện với phẫu thuật cắt bỏ trước thấp (LAR), thường cho phép cơ vòng trực tràng vẫn còn nguyên vẹn.
Trong một số trường hợp, mặc dù bác sĩ phẫu thuật có thể loại bỏ tất cả các khối u có thể nhìn thấy, nhưng liệu pháp hóa trị và / hoặc xạ trị có thể được khuyến nghị để ngăn ngừa tái phát (gọi là tái phát). Những khuyến nghị này dựa trên những gì bác sĩ giải phẫu bệnh tìm thấy khi kiểm tra khối u dưới kính hiển vi, bao gồm cả rìa của mẫu vật có không có khối u hay không, kích thước khối u và nếu có liên quan đến mạch máu hoặc hạch bạch huyết.
Trực tràng bình thường hoạt động như một khu vực chứa phân. Khi cần cắt bỏ trực tràng cực thấp và cắt nối trực tràng, vùng giữ sẽ bị mất, dẫn đến đi tiêu thường xuyên hơn và / hoặc đi tiêu không tự chủ. Để giải quyết vấn đề này, túi chữ J dành cho ruột kết đã được phát triển. Quy trình này sử dụng phần ruột còn lại để tạo ra một cái túi hình chữ J, sau đó nó hoạt động như một khu vực giữ phân mới. Nó thường có chiều dài khoảng 5-6 cm và làm giảm số lần đi tiêu và tiểu không tự chủ.
Tuy nhiên, phẫu thuật có thể khó khăn vì trực tràng nằm trong khung chậu và gần cơ thắt hậu môn (cơ kiểm soát khả năng giữ phân trong trực tràng). Với các khối u xâm lấn sâu hơn, hóa trị và xạ trị thường được bao gồm trong quá trình điều trị để tăng cơ hội loại bỏ hoặc tiêu diệt tất cả tế bào ung thư siêu nhỏ. Tham khảo dịch vụ trồng răng Implant tại nhakhoaident với công nghệ pháp 7 phút không đau
Các loại phẫu thuật
- Cắt bỏ qua hậu môn: Nếu u nhỏ, nằm gần hậu môn và chỉ giới hạn ở niêm mạc (lớp trong cùng), thì có thể thực hiện cắt bỏ qua hậu môn, nơi u được loại bỏ qua hậu môn, có thể được thực hiện. Không có hạch bạch huyết nào được loại bỏ bằng cách này. Không có vết rạch nào được thực hiện trên da.
- Phẫu thuật cắt trực tràng: Quy trình này bao gồm việc bóc tách cẩn thận u khỏi mô lành.
- Cắt bỏ phần trước thấp (LAR): Khi ung thư ở phần trên, thì phẫu thuật cắt bỏ phần trước thấp được thực hiện. Quy trình này yêu cầu một vết rạch ở bụng và các hạch thường được loại bỏ cùng với đoạn trực tràng có chứa khối u. Hai đầu ở đại tràng và trực tràng bị bỏ lại có thể được nối lại, và chức năng ruột bình thường có thể phục hồi sau khi phẫu thuật.
- Cắt bỏ phần tử cung (APR): Nếu u nằm gần hậu môn (thường trong vòng 5 cm), việc thực hiện cắt bỏ phần tử cung và loại bỏ cơ vòng hậu môn có thể là cần thiết. Các hạch t cũng được loại bỏ (cắt bỏ hạch) trong thủ thuật này. Cắt đại tràng là một lỗ mở của đại tràng ra phía trước bụng, nơi phân được thải vào một túi.
- Phẫu thuật nội soi đại tràng: bác sĩ sử dụng ống soi chuyên dụng đưa qua hậu môn để tiến hành cắt bỏ u và một số mô lành xung quanh. Thủ thuật nội soi đại tràng thường được áp dụng khi bệnh ở giai đoạn sớm, u có vị trí nhỏ và không có khả năng di căn.
- Phẫu thuật cắt bỏ một phần: với u có kích thước lớn, bác sĩ sẽ tiến hành cắt đi toàn bộ hoặc 1 phần trực tràng cùng với một số mô hoặc hạch gần đó.
- Phẫu thuật cắt bỏ trực tràng và hậu môn: với khối u ở trực tràng nằm gần hậu môn khiến bệnh nhân không kiểm soát được nhu động ruột, bác sĩ sẽ cắt bỏ trực tràng, 1 phần ruột kết, hậu môn và các hạch lân cận. Sau đó, bệnh nhân sau phẫu thuật sẽ được tạo hậu môn giả giúp bệnh nhân có đưa chất thải ra ngoài cơ thể.
Phương pháp này điều trị chủ yếu trong các giai đoạn bệnh, phẫu thuật giúp cắt bỏ u ác tính và một số mô lân cận. Dựa vào tình trạng sức khỏe cụ thể của bệnh nhân, vị trí, giai đoạn, mức độ xâm lấn mà bác sĩ sẽ lựa chọn cách thức phù hợp.
Hóa trị và xạ trị
Bệnh nhân mắc bệnh ở giai đoạn II và III có nguy cơ tái phát cao nên được điều trị bằng hóa trị và xạ trị.
Do kích thước lớn của khung chậu (cấu trúc xương mà trực tràng nằm), bác sĩ phẫu thuật thường khó loại bỏ đủ mô xung quanh bình thường để có rìa không có khối u. Việc tiến hành hóa trị liệu trước có thể thu nhỏ khối u. Các nghiên cứu đã chỉ ra rằng cho fluorouracil (5-FU) hoặc capecitabine (Thuốc hỗ trợ 5FU) kết hợp với xạ trị (gọi là hóa xạ trị) trước khi phẫu thuật (gọi là liệu pháp bổ trợ tân sinh) dẫn đến ít độc tính ngắn hạn và dài hạn hơn và ít tái phát khối u ở vùng trực tràng.
Là phương pháp sử dụng thuốc để tiêu diệt ung thư. Đối với bệnh nhân ung thư, hóa trị có thể được sử dụng sau khi phẫu thuật, làm giảm các triệu chứng của K trực tràng di căn.
Hóa trị kết hợp với xạ trị cũng có thể được sử dụng trước khi phẫu thuật để thu nhỏ khối ung thư lớn.
Xạ trị sử dụng nguồn năng lượng mạnh (tia X và proton) để tiêu diệt tế bào ung thư. Với bệnh nhân K, xạ trị thường được kết hợp với hóa trị khiến các tế bào ung thư dễ bị tổn thương do bức xạ hơn. Liệu pháp này có thể được sử dụng trước khi phẫu thuật để thu nhỏ u, giúp loại bỏ dễ dàng và sau khi phẫu thuật loại bỏ tế bào còn lại.
Điều trị bằng thuốc nhắm mục tiêu
Là liệu pháp thường dùng cho bệnh nhân K giai đoạn cuối. Liệu pháp nhắm mục tiêu sử dụng thuốc tập trung vào các bất thường cụ thể hiện diện trong tế bào ung thư. Bằng cách ngăn chặn những bất thường này, thuốc nhắm mục tiêu khiến các tế bào chết dần.
Liệu pháp miễn dịch
Là phương pháp điều trị bằng thuốc, sử dụng hệ thống miễn dịch của bệnh nhân để chống lại ung thư. Bởi hệ thống miễn dịch chống lại bệnh tật của cơ thể không thể tìm thấy và tấn công các tế bào ung thư. Liệu pháp miễn dịch giúp cho hệ miễn dịch tự nhiên của cơ thể chống lại tế bào và loại bỏ chúng.
Biến chứng sau mổ ung thư đại trực tràng
Mổ ung thư thường bao gồm phẫu thuật mổ hở hoặc mổ nội soi đại tràng để loại bỏ triệt để. Tuy nhiên, phẫu thuật K có thể gây ra nhiều biến chứng, ảnh hưởng đến hiệu quả của phẫu thuật và sức khỏe tổng thể và sự sống còn của bệnh nhân. Cụ thể như sau:
- Có lỗ thoát khí khi nối hai đầu trực tràng với nhau.
- Ruột không hoạt động, tắc ruột sau phẫu thuật.
- Nguy cơ nhiễm trùng vết mổ cao.
- Xuất hiện các cục máu đông ngăn cản dòng chảy của tĩnh mạch.
- Chảy máu vết thương hoặc nhiễm trùng ngực.
- Phẫu thuật K có thể ảnh hưởng đến các dây thần kinh liên quan đến cơ quan sinh dục.
- Bệnh nhân có thể phải đối mặt với việc sử dụng hậu môn giả vĩnh viễn.
- Gặp các vấn đề về đường ruột.
Hỏi đáp về ung thư đại trực tràng
Hỏi: Ai có nguy cơ ung thư đại trực tràng?
Đáp: Không ai biết nguyên nhân chính xác của ung thư đại trực tràng. Tuy nhiên, có nhiều khả năng xảy ra ở độ tuổi trung niên và hơn 90% được chẩn đoán sau tuổi 50. Các yếu tố nguy cơ khác bao gồm tiền sử gia đình bị ung thư đại trực tràng (đặc biệt là những người thân ruột thịt) và tiền sử cá nhân của bệnh viêm ruột như viêm loét đại tràng, polyp đại trực tràng hoặc ung thư các cơ quan khác.
Hỏi: Ung thư đại trực tràng sống được bao lâu?
Đáp: Theo các bác sĩ, bệnh nhân ung thư có khả năng được điều trị thành công cao ở giai đoạn đầu của bệnh. Theo các nghiên cứu, K trực tràng có tiên lượng sống sau 5 năm là khoảng 67%. Tỷ lệ sống này được phân loại dựa trên mức độ di căn như sau:
- K trực tràng tại chỗ có tiên lượng sống là 90%.
- Tỷ lệ sống sau 5 năm của bệnh nhân khi di căn sang cơ quan lân cận: 71%.
- K trực tràng khi đã lan đến cơ quan xa là khỏng 15%.
Dữ liệu trên chỉ mang tính tham khảo, không áp dụng với từng trường hợp bệnh nhân cụ thể. Tỷ lệ sống trên 5 năm của bệnh nhân K còn phụ thuộc vào các yếu tố khác như: độ tuổi, sức khỏe tổng quát, khả năng đáp ứng điều trị, giai đoạn bệnh,…
Hỏi: Ung thư đại trực tràng có nguy hiểm không?
Đáp: Ung thư đại trực tràng có khả năng điều trị thành công ở giai đoạn sớm. Nếu không được chữa trị kịp thời, bệnh sẽ gây ra nhiều biến chứng nguy hiểm như:
- Tắc nghẽn đại tràng.
- Đau bụng dữ dội và kéo dài không dứt.
- Buồn nôn và ói mửa nghiêm trọng.
- Thay đổi nhu động ruột.
- Chảy máu trực tràng.
- Quá ít sắt, thiếu máu do thiếu sắt.
Nếu bệnh nhân K trực tràng được chẩn đoán hoặc điều trị quá muộn, có nguy cơ ung thư di căn và có thể dẫn đến tử vong cao.
Hỏi: Làm thế nào để phòng ngừa ung thư đại trực tràng?
Đáp: Để phòng ngừa nguy cơ ung thư đại trực tràng, bạn nên duy trì các thói quen sau:
- Tầm soát ung thư đại trực tràng thường xuyên (2 lần/năm) bằng cách xác định polyp tiền ung thư có thể phát triển thành ung thư.
- Tập thể dục thường xuyên, khoảng 30 phút/ngày.
- Bổ sung các loại trái cây, rau và các loại ngũ cốc nguyên hạt giàu vitamin, khoáng chất, chất xơ, chất chống oxy hóa, dinh dưỡng thiết yếu để ngăn ngừa ung thư.
- Duy trì cân nặng hợp lý bằng cách luyện tập thể dục thường xuyên, có chế độ ăn uống lành mạnh, giảm lượng calo nạp vào cơ thể.
- Bỏ thuốc lá và tránh xa những nơi có khói thuốc (hút thuốc lá thụ động).
- Hạn chế uống rượu bia, đồ uống có ga, chất kích thích.
Gần như tất cả các bệnh ung thư đại tràng đều phát triển từ các polyp trực tràng, là những khối u lành tính trên thành trực tràng. Việc phát hiện và cắt bỏ các polyp này qua nội soi đại tràng giúp giảm nguy cơ mắc bệnh. Bác sĩ sẽ đưa ra các khuyến nghị chính xác để tầm soát bệnh dựa trên tiền sử bệnh tật và gia đình của bạn. Việc sàng lọc thường bắt đầu ở tuổi 45 * ở những bệnh nhân có nguy cơ trung bình hoặc ở độ tuổi trẻ hơn ở những bệnh nhân có nguy cơ mắc ung thư cao hơn.
Mặc dù chưa được chứng minh chắc chắn, nhưng có một số bằng chứng cho thấy chế độ ăn uống đóng một vai trò quan trọng trong việc ngăn ngừa ung thư. Theo như chúng ta biết, một chế độ ăn giàu chất xơ (ngũ cốc nguyên hạt, trái cây, rau, quả hạch) và ít chất béo là biện pháp ăn kiêng duy nhất có thể giúp ngăn ngừa ung thư.
Ung thư đại trực tràng là bệnh hoàn toàn có thể phòng ngừa và có tiên lượng sống tốt khi được phát hiện ung thư kịp thời ở giai đoạn đầu của bệnh. Bạn nên xây dựng lối sống khoa học, sinh hoạt lành mạnh để bảo vệ sức khỏe của bản thân. Đồng thời thường xuyên đi kiểm tra sức khỏe định kỳ, xét nghiệm và tầm soát, sàng lọc để có biện pháp ngăn ngừa và điều trị thích hợp.

- Tiến sĩ, Lương y quốc gia Ngô Đức Vượng
- Nguyên Giảng viên Đại học Đà Lạt, Đại học Quốc gia Hà Nội.
- Là một nhà khoa học chân chính, một lương y giàu kinh nghiệm,
- Ông đã từng tự chữa bệnh ung thư cho mình
- Cứu chữa cho rất nhiều trường hợp bệnh viện trả về, giúp bệnh nhân tìm lại sự cân bằng sức khỏe.
- Đã xuất bản rất nhiều cuốn sách viết về tôn giáo, vũ trụ, năng lượng sinh học, các vấn đề về tinh thần
- Soạn 4 giáo trình và chuyên đề giảng dạy tại trường ĐHQG Hà Nội
- Liên tục là lao động tiên tiến
- Huy chương vàng thành tích nghiên cứu khoa học phục vụ sản xuất
- Tiến sĩ, lương y quốc gia Ngô Đức Vượng là cố vấn chuyên môn thông tin truyền tải trên website Cẩm Nang Ung Thư